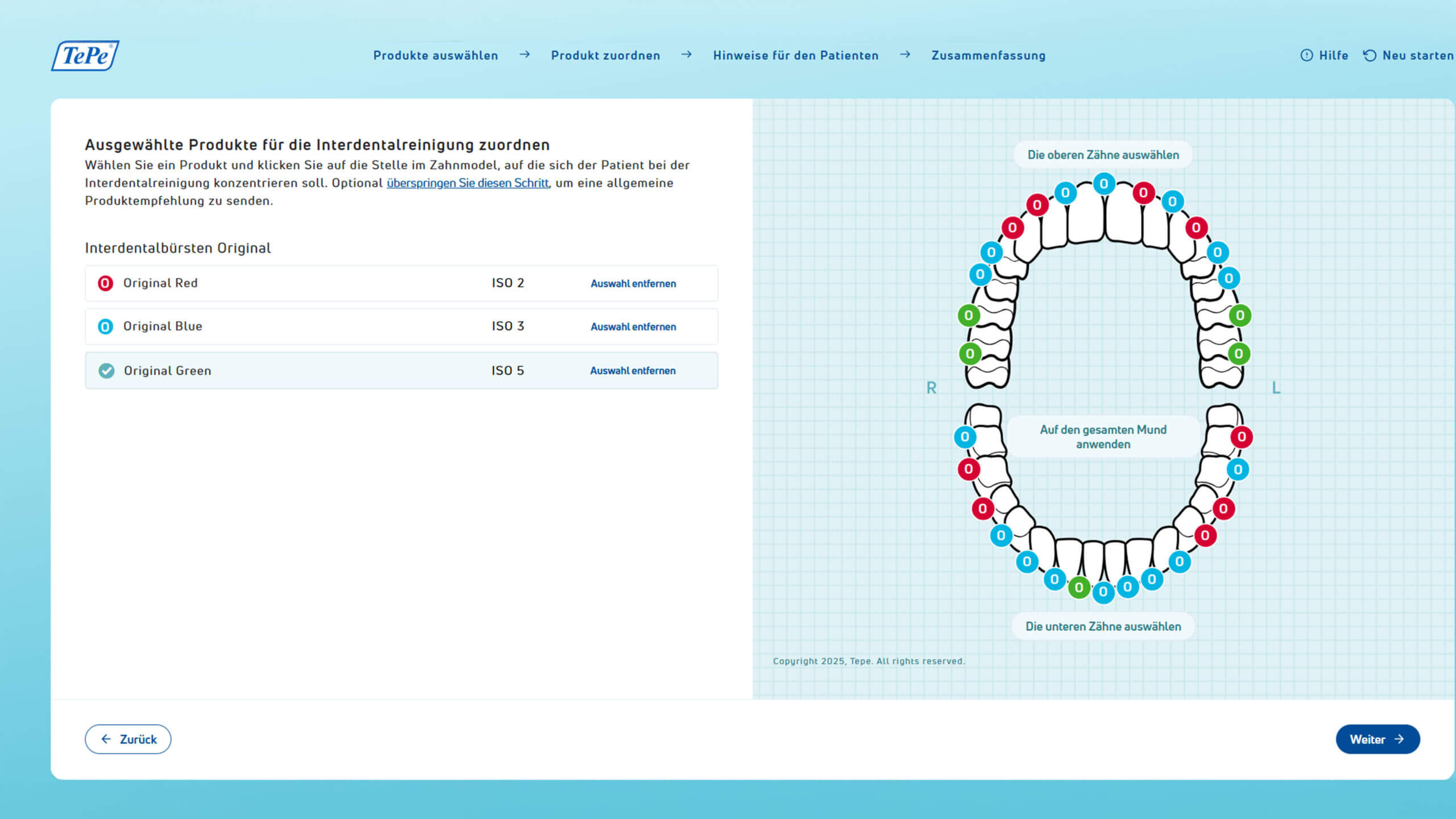
Doch wann reicht ein Parodontaler Screening Index (PSI) aus und wann benötigen wir einen vollständigen ParoStatus mit sechs Messpunkten?
PSI-Grad von 3 oder mehr
Kommt ein Patient erstmalig zu uns in die Praxis, ist es wichtig zu wissen, in welche Patientengruppe (gesunder Patient, Patient mit Gingivitis oder Parodontitits) dieser Patient einzuordnen ist und wie er weiterbehandelt wird. Dieses Screening kann man am schnellsten mit dem erweiterten PSI durchführen, der zusätzlich auch noch an jeder Messstelle Plaque und Blutungsindices einschließt. So kann man mit diesem Schnellbefund, mit dem Programm ParoStatus, automatisiert einer Systematik folgen, die weniger als fünf Minuten der meist knappen Zeit kostet. Die Erhebung erfolgt ohne Assistenz und ermöglicht eine umfassende Aussage zum Mundgesundheitszustand und zum individuellen Erkrankungsrisiko. Zu berücksichtigen ist dabei, dass auch ein gesunder oder Gingivitis-Patient möglicherweise Risiken aufweist, die eine höhere Frequenz der Prophylaxebehandlungen notwendig machen. Liegt der PSI-Grad bei 02, handelt es sich um eine Gingivitis. Liegt aber ein PSI-Grad von 3 oder 4 vor, handelt es sich um einen parodontal erkrankten Patienten, was die Erhebung eines umfassenden Parodontalstatus unbedingt notwendig macht. Parodontitis ist eine chronische Erkrankung, die mit hoher Wahrscheinlichkeit zurückkehrt, wenn ihr Auslöser, der bakterielle Biofilm, nicht in Schach gehalten wird. Ein langfristiger Erfolg der systematischen Parodontitistherapie ist dabei nur möglich, wenn die Patienten kontinuierlich nachbetreut werden. Hier steht das regelmäßige Nachmessen der Zahnfleischtaschen und alle weiteren parodontalen Befunde/ Indices im Vordergrund. Stellen, an denen sich wieder tiefe Taschen mit Blutung (BOP) entwickeln, müssen subgingival nachgereinigt werden. Parodontitis ist eine Entzündungserkrankung und verläuft in Schüben. Die Verlaufskontrolle nimmt also in diesem Zusammenhang eine ganz zentrale Rolle ein.
Parostatus ein- bis zweimal jährlich
Mein Tipp: Bei gesunden Patienten oder Patienten mit einer Gingivitis ist es sinnvoll, einmal im Jahr den Verlauf mit dem erweiterten PSI zu begleiten. Liegen aber auch Rezessionen vor, gerade bei Jugendlichen und jungen Erwachsenen sind Rezessionen keine Seltenheit mehr, empfiehlt es sich, auch einen Parodontalstatus anzufertigen, um die Ausgangswerte und den Verlauf möglichst frühzeitig begleiten zu können. Im Recall erhebe ich bei parodontal gesunden Patienten einmal jährlich den Parodontalstatus, bei parodontal erkrankten Patienten zweimal pro Jahr. Hat der Patient ein Recallintervall von drei Monaten, gehe ich abwechselnd vor. Einmal erhebe ich den kompletten Parodontalstatus mit folgenden Parametern: Sondierungstiefe, Gingivaverlauf, Blutung, Plaque, Furkation, Lockerung. In der nächsten Sitzung dokumentiere ich dann den BOP und API im Parodontalstatus. Das Gute ist, ich kann mir meine Befunde unter Beschreibung individuell beschriften, so an mein Behandlungsprotokoll anpassen und den Verlauf über die Sitzungen kontrollieren. Digital erhobene Befunde können ganz einfach mit einem Mausklick verglichen und gegenübergestellt werden. Dabei wird die Entzündungsfläche vom Programm ParoStatus errechnet und visualisiert, so dass der Patient die Wirksamkeit der Maßnahmen erkennt und versteht, dass es sich tatsächlich um eine lebenslange Therapie handelt. Auch die Einstufung des Patienten in die neue Klassifikation für Parodontalerkrankungen ist mit einem Mausklick möglich der Zeitgewinn und die präzise Unterstützung ist bei dieser komplexen Erkrankung enorm.